Микрофлора пищеварительного тракта представляет собой сложную экологическую систему, ведущая роль которой состоит в защите организма от колонизации условно–патогенной и патогенной микрофлорой.
Кишечная микрофлора подразделяется на облигатную (синонимы: главная, резидентная, индигенная, аутохтонная), факультативную (сапрофитная и условно–патогенная) и транзиторную (случайная). В состав облигатной микрофлоры входят анаэробы: бифидобактерии, пропионобактерии, пептострептококки и аэробы: лактобактерии, энтерококки, эшерихии (кишечные палочки).
Факультативная микрофлора представлена сапрофитами (бактериоиды, пептококки, стафилококки, стрептококки, бациллы, дрожжевые грибы) и аэро– и анаэробными бациллами. К условно–патогенным энтеробактериям относятся представители семейства кишечных бактерий: клебсиеллы, протеи, цитробактеры, энтеробактеры и др.
Основная масса бактерий фиксирована к специфическим рецепторам эпителиоцитов слизистой оболочки пищеварительного тракта (пристеночная или мукозная микрофлора), образуя микроколонии, покрытые биопленкой.
Незначительная часть нормальной кишечной микрофлоры находится внутри просвета кишки. В двенадцатиперстной, тощей и начальных отделах подвздошной кишки общее число бактерий составляет 10 3 –10 4 клеток в 1 г.
Важно отметить, что в данном биотопе практически отсутствуют облигатно анаэробные бактерии, а также представители семейства энтеробактерий и, в первую очередь, кишечная палочка. В тонкой кишке микроорганизмы локализуются преимущественно пристеночно.
В дистальных отделах тонкой кишки концентрация микроорганизмов возрастает и составляет 10 5 –10 9 в 1 г кишечного содержимого и к описанным выше обитателям присоединяются облигатно анаэробные бактерии (бактероиды, бифидобактерии и др.).
Толстая кишка является основным местом обитания нормальной кишечной флоры. В данном биотопе обнаруживаются бактероиды в количестве 10 10 –10 12 , бифидобактерии – в 10 8 –10 10 , энтерококки и клостридии – 10 7 –10 8 , лактобациллы – в 10 6 –10 9 , кишечные палочки – в 10 6 –10 8 , стрептококки и кандиды – в 10 4 –10 5 , стафилококки – в 10 2 –10 4 бактериальных клеток на 1 г и ряд других бактерий.
Стабильность состава кишечной микрофлоры у здорового человека поддерживается с участием ряда механизмов . К ведущим факторам хозяина, лимитирующим бактериальный рост в тонкой кишке, относятся соляная кислота и кишечная моторика.
На состав кишечной микрофлоры определенное влияние оказывают целостность слизистой оболочки кишечника, секреция слизи, пищеварительных ферментов, иммуноглобулинов (особенно секреторного IgА), объем десквамированного кишечного эпителия, а также компоненты пищи.
К факторам бактерий, поддерживающим их нормальный состав в кишке, относятся: конкуренция за использование питательных веществ; изменение внутрипросветного уровня рН; продукция метаболитов (короткоцепочечные жирные кислоты, молочная кислота и др.), энзимов, антибиотиков типа «колицинов»; утилизация кислорода аэробами.
Нормальные кишечные бактерии не проникают во внутреннюю среду организма благодаря существованию барьерной функции слизистых оболочек желудочно–кишечного тракта. Кишечная цитопротекция включает преэпителиальный, эпителиальный и постэпителиальный защитный слизистый барьер.
Основными компонентами преэпителиального защитного барьера являются слизь; иммуноглобулины А 1 и А 2 , связанные с гликопротеинами слизи; гликокаликс с его нормальными реологическими параметрами, обеспечивающими резистентность эпителия к бактериальным и химическим агентам; ряд низкомолекулярных кишечных метаболитов, обеспечивающих колонизационную резистентность слизистой оболочки в отношении условно патогенных и патогенных микроорганизмов.
Эпителиальный (внутренний) защитный барьер включает апикальные клеточные мембраны и тесные межклеточные соединения, блокирующие пассаж в клетку макромолекул и препятствующие их межклеточному проникновению. В состав постэпителиального барьера входит кровоток, обеспечивающий фагоцитоз, гуморальные иммунные реакции и другие механизмы защиты, а также функционирование преэпителиального и эпителиального барьеров.
Большую защитную роль выполняет кишечная лимфатическаясистема, включающая внутриэпителиальные Т–лимфоциты, Пейеровы ( Peyer ) бляшки и собственную пластинку ( Lamina propria ) слизистой оболочки кишки, а также ряд регуляторных субстанций (простагландины, энкефалины, факторы роста, секретин, сульфидрилы и др.), которые усиливают защитные функции слизистого барьера.
Нормальная кишечная микрофлора выполняет ряд важных функций в организме человека. Она является антагонистичной по отношению к патогенной и условно патогенной микрофлоре, что предупреждает развитие острых кишечных инфекций. Кишечная микрофлора синтезирует витамины (В 1 , В 2 , В 6 , К, фолиевую, никотиновую кислоту и др.); способствует активации иммунных реакций, создавая иммунологическую резистентность.
Кишечные бактерии участвуют в процессах пищеварения, и прежде всего в гидролизе клетчатки. Компоненты пищи расщепляются широким спектром бактериальных полисахаридаз, гликозидаз, протеаз и пептидаз до олигомеров глюкозы и аминокислот.
Последние, в свою очередь, ферментируются до короткоцепочечных жирных кислот, молочной кислоты, водорода, углекислого газа и др. продуктов. Конечные продукты гидролиза оказывают различное действие на функцию толстой кишки: стимулируют моторику, способствуют задержке жидкости в просвете кишки.
Органические кислоты, всасываясь в толстой кишке, увеличивают энергетический потенциал макроорганизма. Бактериальная продукция Д–лактата может приводить к накоплению в крови Д–молочной кислоты, вызывающей развитие состояния, похожего на алкогольную интоксикацию.
Продукты микробного гидролиза белка (аммиак, амины, индол, скатол) усиливают эндогенную интоксикацию. Микрофлора разрушает пищеварительные ферменты, различные стеролы и стероиды, включая холестерин, деконъюгированные желчные кислоты, андрогены и эстрогены.
Учитывая, что три последних вещества включаются в энтерогепатическую циркуляцию, разрушение их микрофлорой приводит к уменьшению в крови андрогенов и эстрогенов и повышению уровня холестерина. Причины нарушения кишечного биоценоза разнообразны. Основными из них являются болезни желудочно–кишечного тракта, неполноценные диеты, перенесенные острые кишечные инфекции, лекарства, включая антибиотики, которые нарушают иммунный статус кишки и ее моторику.
Термин дисбактериоз кишечника включает:
1) изменение количественного и качественного состава микрофлоры в различных биотопах (тонкая и толстая кишка);
2) появление факультативных (условно патогенных) штаммов, не входящих в состав резидентной микрофлоры: Proteus , Morganella , Klebsiella , Enterobacter , Citrobacter, Hafnia, E. coli с ферментативной недостаточностью, гемолизирующими свойствами, Pseudomonas и др.
Следует отметить, чтодисбактериоз кишечника (синонимы: избыточный бактериальный рост в кишечнике, дисбиоз кишечника и др.) не является самостоятельным заболеванием, но сопровождается развитием ряда симптомов и синдромов, которые вносят свою лепту в клиническую картину болезней органов пищеварения и других органов.
Клинические проявления кишечного дисбиоза включают местные (кишечные) симптомы и синдромы, а также системные нарушения, обусловленные транслокацией кишечной микрофлоры и ее токсинов во внутреннюю среду макроорганизма, нарушением процессов всасывания, иммунологическими нарушениями и др.
Формирование кишечных проявлений синдрома избыточного бактериального роста обусловлено тремя механизмами. Первый из них связан с избыточной продукцией органических кислот, которые повышают осмолярность кишечного содержимого и снижают внутрипросветный уровень рН, что приводит к задержке жидкости в просвете кишки.
Клинические симптомы: боли в животе, метеоризм, осмотическая диарея, которая уменьшается или купируется после 24– или 48–часового голодания, потеря массы тела. Второй фактор – бактериальная деконьюгация желчных кислот, гидроксилирование жирных кислот, с которыми связаны стимуляция интестинальной секреции воды и электролитов, химические повреждения слизистой оболочки.
Клинические проявления: секреторная диарея, которая не купируется после 24–часового голодания, наличие воспаления и эрозий в слизистой оболочке. Оба вышеуказанных механизма приводят к снижению содержания и активности внутрипросветных и пристеночных ферментов за счет падения внутрикишечного уровня рН, разрушения ферментов бактериями, снижения их концентрации в результате разведения кишечного содержимого и структурных нарушений щеточной каймы энтероцитов.
Клинически данные нарушения проявляются синдромами мальдигестии и мальабсорбции, включая дисахаридазную (лактазную) недостаточность. Третий механизм связан с моторными расстройствами кишечника, основными из которых являются: гипермоторная дискинезия с наличием поносов; гипомоторная дискинезия с наличием безболевых запоров; гипомоторная дискинезия с эпизодами интестинальной псевдообструкции (интенсивные боли в животе, тошнота, рвота, метеоризм); спастическая дискинезия толстой кишки с развитием запоров с бобовидным калом и болями в животе.
Кроме того, наличие условно–патогенной микрофлоры в тонкой и толстой кишке может приводить к развитию воспалительных процессов.
К факторам риска развития системных поражений при дисбактериозе, приводящим к повреждению кишечного барьера и транслокации кишечной микрофлоры, относятся: присутствие условно–патогенных микроорганизмов и их токсинов; прием нестероидных противовоспалительных препаратов, глюкокортикостероидов, цитостатиков, нарушающих основные механизмы преэпителиальной защиты и снижающих иммунологическое звено защитного барьера; нарушение кровотока (абдоминальная ишемия, портальная гипертензия), нарушения целостности эпителия слизистой оболочки кишечника и др.
Основными органами–мишенями, которые вовлекаются в патологический процесс при транслокации кишечных бактерий, являются лимфатические узлы с развитием мезаденитов; мочевыводящая система с наличием бактериурии, острых и хронических пиелонефритов, мочекаменной болезни. У части больных формируются неалкогольный стеатоз, стеатогепатит, неспецифический реактивный гепатит, внутрипеченочный холестаз, печеночно–клеточная дисфункция, воспалительные процессы внепеченочного билиарного тракта.
Большое значение придается циркуляции в крови и накоплению в тканях бактериальных токсинов с активацией гуморальных иммунных реакций и формированием перекрестной иммунологической реактивности с развитием полиартралгий, реже – реактивных артритов, миалгий, аллергических дерматозов, пищевой псевдоаллергии.
Определенная роль в формировании клиники дисбактериоза кишечника отводится развитию полигиповитаминозов и нарушению обмена макро– и микроэлементов. Диагноз дисбактериоза кишечника основывается на результатах клинического и микробиологического исследования кишечного содержимого.
Для установления этиологии дисбактериоза кишечника необходимо исследование желудочно–кишечного тракта, включая, в частности, эндоскопическое с биопсией из слизистой оболочки тонкой и толстой кишки (по показаниям), рентгенологическое – в первую очередь для изучения характера моторных нарушений пищеварительного тракта.
Определенное значение имеет исследование копрограммы после предварительной пищевой нагрузки, по результатам которой определяется тип диспепсии, а также выявляются косвенные признаки дисбактериоза толстой кишки (наличие перевариваемой клетчатки, йодофильной микрофлоры, внеклеточного крахмала).
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются снижение или отсутствие основных бактериальных симбионтов – бифидобактерий и молочнокислых палочек, энтерококков, стафилококков, дрожжеподобных грибов, появление условно–патогенных штаммов.
Одним из направлений в диагностике избыточного бактериального роста является исследование экскреции с дыханием различных метаболитов, которые продуцируются с участием кишечных бактерий, например, дыхательный тест с С 14 холеглицином, Д–ксилозой, или с лактулозой с определением в выдыхаемом воздухе водорода.
Кроме того, в настоящее время внедряются в практику химические методы, позволяющие определять виды аэробных и анаэробных бактерий и грибов в различных биологических средах с использованием газовой хроматографии и масс–спектрометрии.
Принципы лечения больных с синдромом избыточного бактериального роста в кишечнике включают:
1) лечение основного заболевания (этиологическое лечение);
2) восстановление нормального состава кишечных бактерий.
В процессе лечения необходимо создать условия для роста и функционирования нормальной микрофлоры.
С этой целью используется ряд лечебных мероприятий, направленных на:
1) восстановление процессов гидролиза и всасывания основных ингредиентов пищи (диетическое питание, прием ферментных препаратов и др.);
2) нормализацию моторной функции кишечника;
3) снижение агрессивности кишечного содержимого (связывание деконъюгированных желчных и других органических кислот, нормализация интракишечного уровня рН);
4) назначение пробиотиков и/или пребиотиков;
5) при наличии показаний проведение курсов антибактериальной терапии одновременно с пребиотиками или предшествующих назначению пробиотиков.
Важная роль в терапии дисбактериоза кишечника принадлежит диетическому питанию. Диета назначается с учетом типа диспепсии, моторных нарушений кишечника и основного заболевания. При бродильной диспепсии на 7–10 дней необходимо ограничить овощи, фрукты, растительную клетчатку, особенно бобовые, пресное молоко. При гнилостной диспепсии на период обострения рекомендуется питание с преобладанием овощей и фруктов в кулинарной обработке.
В комплекс лечения дисбактериоза кишечника обязательно входят пробиотики – биологические препараты, содержащие нормальные кишечные бактерии и пребиотики – неперевариваемые ферментами пищевые ингредиенты, или продукты жизнедеятельности нормальных кишечных бактерий, которые стимулируют ее рост и функциональную активность.
Пробиотики и пребиотики оказывают прямой антагонистический эффект в отношении ненормальных штаммов кишечной микрофлоры (ведущая роль отводится продукции или содержанию органических кислот). Они конкурируют с патологическими штаммами кишечных бактерий за нутриенты (даже кратковременное лишение только одного питательного субстрата, необходимого для жизнедеятельности определенного вида кишечной микрофлоры, приводит к подавлению его роста).
Данные препараты участвуют в стимуляции иммунного ответа. Так, живые микроорганизмы или их растворимые антигены повышают титр антител, функциональную активность макрофагов и Т–киллеров, увеличивают количество плазматических клеток, продуцирующих IgА, во всех слизистых оболочках, стимулируют продукцию интерферонов.
Продукты жизнедеятельности нормальной микрофлоры, растворимые бактериальные компоненты и частички диаметром менее 150 мкм, проникая в лимфатическую систему, инициируют созревание В–лимфоцитов, их трансформацию в плазматические клетки и расселение последних во все слизистые оболочки с повышением в них синтеза IgА (хоминг–эффект).
Одним из важных механизмов действия является их конкуренция за рецепторы для адгезии бактерий (повышение колонизационной резистентности). Особая роль принадлежит метаболитам нормальных кишечных бактерий – молочной кислоте и короткоцепочечным жирным кислотам. Молочная кислота препятствует адгезии ненормальной микрофлоры к кишечному эпителию, оказывает прямой антагонистический эффект в отношении условно–патогенных бактерий.
Короткоцепочечные жирные кислоты являются основным источником питания эпителия кишки, способствуя его регенерации, росту и нормализации функций слизистой оболочки кишечника. Они улучшают всасывание Na и Н 2 О в кишке, участвуют в адаптации толстой кишки к его содержимому, которое зависит от характера питания и состава микрофлоры, влияют на моторику желудочно–кишечного тракта, а именно снижают тонус желудка и замедляют эвакуацию, препятствуют забросу толстокишечного содержимого в тонкую кишку, в высоких концентрациях ингибируют моторику толстой кишки.
Пробиотики включают препараты, содержащие: аэробные бактерии (колибактерин, лактобактерин и др.); анаэробную флору (бифидумбактерин, пробифор и др.); и их комбинации. Препараты, содержащие бифидобактерии, предпочтительно использовать при нарушениях микробного состава толстой, а аэробные штаммы – тонкой кишки.
В то же время комбинированные препараты имеют преимущество в восстановлении микробного биоценоза всех отделов кишечника. Любой пробиотик назначается, как правило, 2 раза в день в течение не менее 2 недель со строгим соблюдением прилагаемой инструкции по его приему. Пробиотики целесообразно использовать на фоне пребиотиков.
К пребиотикам относятся лактулоза, пищевые волокна и Хилак–форте. Лактулоза – синтетический неадсорбируемый дисахарид, который не расщепляется пищеварительными ферментами и в неизмененном виде поступает в толстую кишку. Являясь питательной средой, она стимулирует рост нормальных кишечных бактерий, и в первую очередь бифидумбактерий.
В подвздошной кишке лактулоза расщепляется нормальной сахаролитической микрофлорой с образованием молочной и других кислот. Вследствие этого снижается рН в просвете кишки, что вызывает раздражение ее рецепторов и стимулирует моторику. Лактулоза назначается преимущественно больным с запороми по 15–30 мл 1 раз в сутки в течение 2–4 недель.
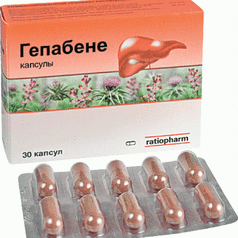
Хилак–форте (ratiopharm, Германия) представляет собой биологически активные вещества, вырабатываемые нормальной микрофлорой кишечника. Основными компонентами препарата являются продукты метаболизма основных представителей нормальной микрофлоры, короткоцепочечные жирные кислоты и молочная кислота.
Молочная кислота создает неблагоприятные условия для роста патогенной микрофлоры; продукты метаболизма стимулируют размножение симбионтов; короткоцепочечные жирные кислоты способствуют регенерации слизистой оболочки и устраняют ее воспаление и атрофию. В результате комплексного воздействия препарата восстанавливается баланс кишечной микрофлоры.
На фоне развития нормальных симбионтов кишечника быстро устраняются кишечные проявления дисбиоза, нормализуется пищеварение и естественный синтез витаминов группы В и К, улучшаются физиологические функции и регенеративные процессы в слизистой оболочке ЖКТ, восстанавливаются защитные иммунологические процессы в слизистых оболочках и нарушенный водно–электролитный баланс в просвете кишки.
Хилак форте назначается больным с синдромом избыточного бактериального роста с преобладанием диареи и с нормальным стулом по 30–60 капель 3 раза в день в течение 2–4 недель. В ряде случаев перед назначением пробиотиков требуется прием антибактериальных средств (кишечных антисептиков).
Показания для проведения деконтаминации кишечника: наличие избыточного бактериального роста в тонкой кишке; выявление условно–патогенной микрофлоры в посевах кишечного содержимого; транслокация кишечных бактерий во внутреннюю среду; отсутствие эффекта от предшествующей терапии пробиотиками.
Подход к назначению антибактериальных средств в основном эмпирический, и в то же время необходимо учитывать, что при избыточном бактериальном росте в тонкой кишке и при транслокации бактерий за пределы кишечника приоритетными являются всасывающиеся, а при нарушении микрофлоры толстой кишки – невсасывающиеся препараты.
С этой целью используются несколько групп препаратов. Нитрофураны обладают широким спектром действия в отношении грам (+) кокков, а также грам (–) микроорганизмов, в том числе патогенных. Используются, в основном, невсасывающийся нифуроксазид по 200 мг 4 раза в сутки и всасывающийся в желудочно–кишечном тракте фуразолидон по 100 мг 3–4 раза в сутки.
Сульфаниламиды , из которых используются комбинированные всасывающиеся, содержащие сульфаметоксазол и триметоприм и невсасывающиеся препараты. Первые назначаются по 960 мг 2 раза в сутки, вторые – 0,5–1,0 г 4 раза в сутки. Препараты оказывают антибактериальное действие в отношении широкого спектра грам (+) и грам (–) микроорганизмов, включая и патогенные.
Фторхинолоны обладают широким спектром действия в отношении большинства грам (–) микроорганизмов, исключая анаэробы. Используются ципрофлоксацин по 250–500 мг 2 раза в сутки и пефлоксацин по 400 мг 2 раза в сутки. Метронидазол – препарат с широким спектром действия, эффективен в отношении анаэробов и, в частности, бактероидов и некоторых других микроорганизмов.
Помимо антибактериального действия, препарат оказывает противопротозойный эффект в отношении лямблий, амеб, трихомонад. Препарат используется в дозе 250 мг 3–4 раза в сутки, нередко в сочетании с антибактериальными средствами, воздействующими на аэробные штаммы. Интетрикс – кишечный антисептик широкого спектра действия.
Оказывает противомикробное, противогрибковое и противопротозойное действие. Эффективен в отношении большинства грам (+) и грам (–) патогенных кишечных бактерий. Нормальная кишечная микрофлора не чувствительна к интетриксу. Назначается по 1– 2 капсулы 3–4 раза в день во время еды. В ряде случаев используются биологические «антибактериальные» препараты: бактерии или дрожжевые клетки, обладающие антагонизмом в отношении патологической кишечной флоры, а также бактериофаги.
С этой целью возможно назначение бактисубтила или фланивина БС от 2–х до 4–х капсул в сутки или соответствующих бактериофагов от 15 и более мл/сутки. Антибиотики для деконтаминации кишечника используются редко, преимущественно при патологии тонкой кишки и при транслокации кишечных бактерий с развитием воспалительных процессов в других органах.
В основном это препараты тетрациклинового ряда (тетрациклина гидрохлорид по 250 мг 4 раза в день и доксициклин по 100 мг 2 раза в день), аминогликозиды (канамицин, неомицин, мономицин по 250–500 мг 3–4 раза в день), левомицетин (по 500 мг 3–4 раза в сутки). Все антибактериальные средства назначаются внутрь. Продолжительность приема препарата – 5–7 дней. Возможно проведение 2 или 3 курсов антибактериальной терапии с последующим назначением пробиотиков.
Одновременно назначаются кишечные адсорбенты (буферные антациды, белая глина и др.), ферменты, препараты, нормализующие моторику кишечника, витаминотерапия (группа В).
Примерная схема лечения синдрома избыточного бактериального роста в тонкой кишке:
1) диета в зависимости от основного заболевания и типа диспепсии;
2) ципрофлоксацин 250 мг 2 раза в день – 7 дней (или фуразолидон 0,1 г 3 раза в день или интетрикс 1 капсула 4 раза в день); с 8–го дня – бифиформ – 1 капсула 2 раза в день – 2 недели;
3) Хилак–форте – 40–60 капель 3 раза в день до или во время еды, 2–3 недели;
4) панкреатин 1 капсула/драже 3 раза в день с едой 7–10 дней (далее в зависимости от основного диагноза);
5) лечение основного заболевания;
6) витаминотерапия и препараты, нормализующие кишечную моторику – по показаниям.
Профилактика дисбактериоза (первичная, вторичная) – определяется рациональным питанием, ранним выявлением и адекватным лечением болезней человека вообще и заболеваний желудочно–кишечного тракта, в частности.
Литература
1. Грачева Н.М., Ющук Н.Д., Чупринина Р.П., Мацулевич Т.В., Пожалостина Л.В. Дисбактериозы кишечника, причины возникновения, диагностика, применение бактерийных биологических препаратов. Пособие для врачей и студентов. М. 1999. 44 с.
2. Григорьев П.Я., Яковенко А. В. Клиническая гастроэнтерология. М: Медицинское информационное агенство, 1998 г. 647 с.
3. Григорьев П.Я., Яковенко Э.П. Нарушение нормального состава кишечной микрофлоры, клиническое значение и вопросы терапии. Методическое пособие. М. 2000. 15 с.
4. Приказ МЗ РФ от 9 июня 2003 г. № 231 «Об утверждении отраслевого стандарта Протокол ведения больных. Дисбактериоз кишечника» // Проблемы стандартизации в здравоохранении 2003. № 9. С. 18–91.
5. Fuller R., Gibson GR. Modification of the intestinal microflora using probiotics and prebiotics. Scand I. Gastroenterol. –1997.–Vol.32, suppl.222.–Р.28–31.
6. Goldin B.R., Gorbach S.L. Probiotics for humans. In: Fuller R., Editor A. Probiotics. The scintific basis. London: Chapman and Hall. –1992.–Р.355–376.